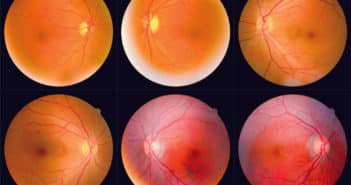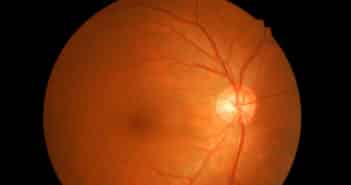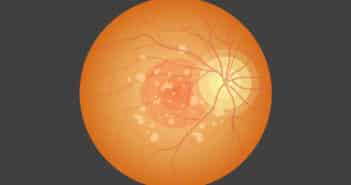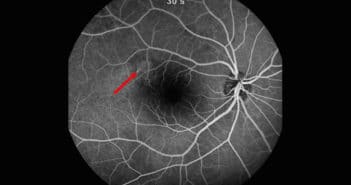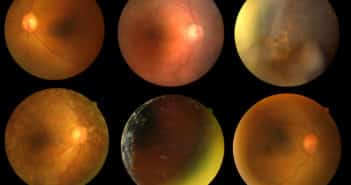
Le Retinal Ischemic Perivascular Lesion, témoin OCT d’ischémie rétinienne
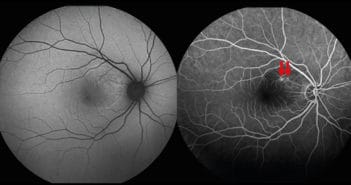
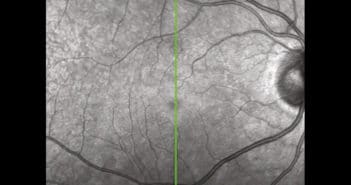
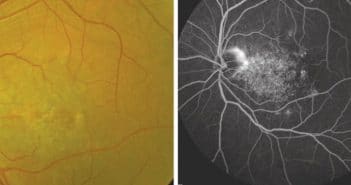
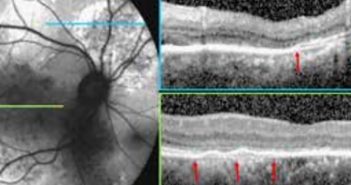
les lésions rétiniennes ischémiques périvasculaires (Retinal Ischemic Perivascular Lesions, RIPL) ont été décrites pour la première fois en 2021. Elles correspondent à un infarcissement rétinien ischémique séquellaire des lésions de la maculopathie moyenne aiguë paravasculaire (Paravascular Acute Middle Maculopathy, PAMM) et sont donc les témoins d’une ischémie rétinienne au niveau du plexus capillaire rétinien profond.